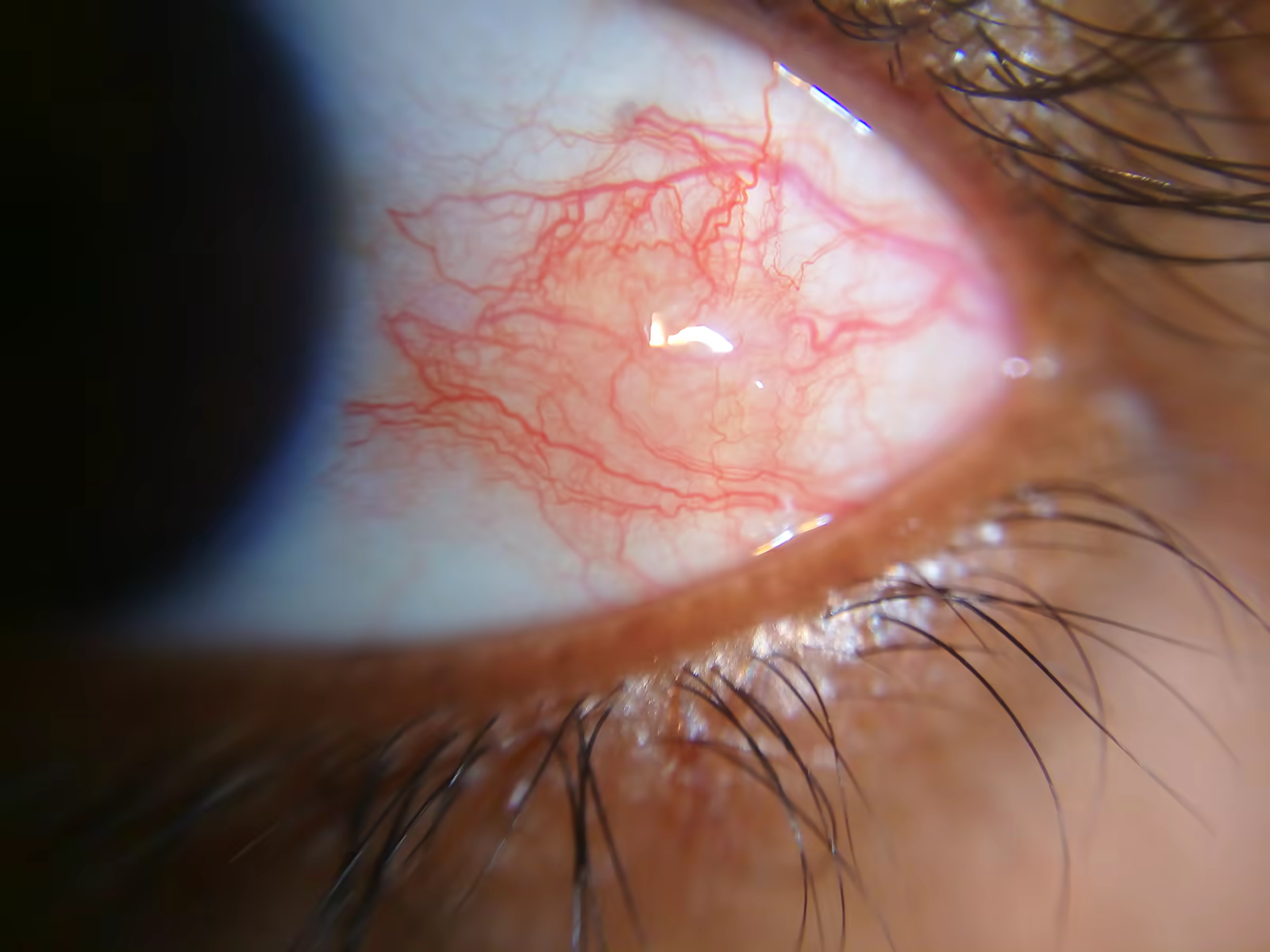
A episclerite costuma aparecer rapidamente, em poucas horas, num olho previamente saudável. O sintoma dominante é a vermelhidão localizada, com pouco impacto na visão e dor leve. Os principais achados são:
- Hiperemia setorial superficial — uma área avermelhada em um quadrante do olho, frequentemente com tom rosa-salmão, em vez de vermelhidão difusa de toda a esclera. Os vasos dilatados ficam logo abaixo da conjuntiva e se movem com o leve toque de um cotonete (sinal clínico clássico).
- Desconforto leve ou ‘sensação de areia’ — ardor discreto, irritação ou prurido localizado. Não há dor profunda, pulsátil ou que acorda à noite — esses sinais sugerem esclerite e exigem avaliação urgente.
- Visão preservada — a acuidade visual não cai. Borramento importante, escotomas ou perda de campo afastam o diagnóstico de episclerite e apontam para esclerite, uveíte ou outra causa.
- Fotofobia ausente ou mínima — episclerite pode ter leve sensibilidade à luz forte, mas fotofobia marcante (dor com luz ambiente comum) sugere uveíte anterior ou esclerite.
- Sem secreção mucopurulenta — diferente de conjuntivite bacteriana (secreção amarelada, pálpebras coladas pela manhã) ou viral (secreção aquosa abundante, adenopatia pré-auricular, contato com caso). Episclerite cursa com lacrimejamento mínimo e olho seco em relação à conjuntivite.
- Apresentação tipicamente unilateral — em geral acomete um olho de cada vez. Episódios bilaterais simultâneos ou recorrentes em alternância levantam suspeita de doença sistêmica associada.