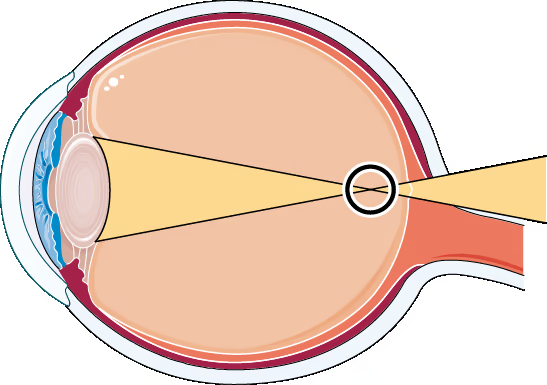
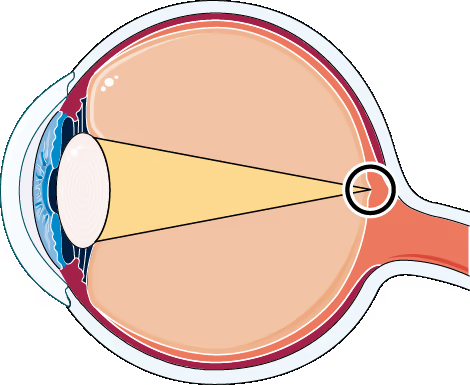
Referências
Ohno-Matsui K, Wu PC, Yamashiro K, et al. IMI Pathologic Myopia. Invest Ophthalmol Vis Sci. 2021;62(5):5. PubMed PMID: 33909036.
Flitcroft DI, He M, Jonas JB, et al. IMI — Defining and Classifying Myopia: a proposed set of standards for clinical and epidemiologic studies. Invest Ophthalmol Vis Sci. 2019;60(3):M20-M30. PubMed PMID: 30817826.
Holden BA, Fricke TR, Wilson DA, et al. Global Prevalence of Myopia and High Myopia and Temporal Trends from 2000 through 2050. Ophthalmology. 2016;123(5):1036-1042. PubMed PMID: 26875007.
Mitry D, Charteris DG, Fleck BW, Campbell H, Singh J. The epidemiology of rhegmatogenous retinal detachment: geographical variation and clinical associations. Br J Ophthalmol. 2010;94(6):678-684. PubMed PMID: 19515646.
Cheung CMG, Arnold JJ, Holz FG, et al. Myopic Choroidal Neovascularization: review, guidance, and consensus statement on management. Ophthalmology. 2017;124(11):1690-1711. PubMed PMID: 28655539.
American Academy of Ophthalmology — EyeWiki. Pathologic Myopia.
American Academy of Ophthalmology — EyeWiki. Lattice Degeneration.